Ciencias de la salud
“la preservación de la salud y el combate a la enfermedad han requerido de la integración de conocimientos de muy distintos orígenes y de un ejercicio permanente de comunicación y solidaridad entre los seres humanos”.
De esta forma, Hugo Aréchiga, investigador de la Universidad Nacional Autónoma de México (UNAM), reconoce que en las Ciencias de la salud están presentes disciplinas naturales y sociales, las cuales son absolutamente necesarias para abarcar la integridad biopsicosocial del ser humano.
Aunque existen diversas Ciencias de la salud, es necesario promoverlas para saber qué beneficios ofrecen a un individuo y a un grupo social.
Concepto
En el libro El método científico en las ciencias de la salud, Rafael Álvarez Cáceres (1996:22) explica que el objeto de estudio de dichas ciencias es “el conocimiento integral del ser humano para conseguir un mayor bienestar de la población en materia de salud”.
Hoy en día, el conjunto de las Ciencias de la salud agrupa a aquellas áreas cuyos conocimientos se enfocan a promover la salud, curar la enfermedad, y prevenirla, tanto a nivel personal como de una comunidad. Así, ciencias como la Medicina, Psicología y Odontología forman parte de este conjunto, al igual que otras más, como las que puedes observar en la figura:
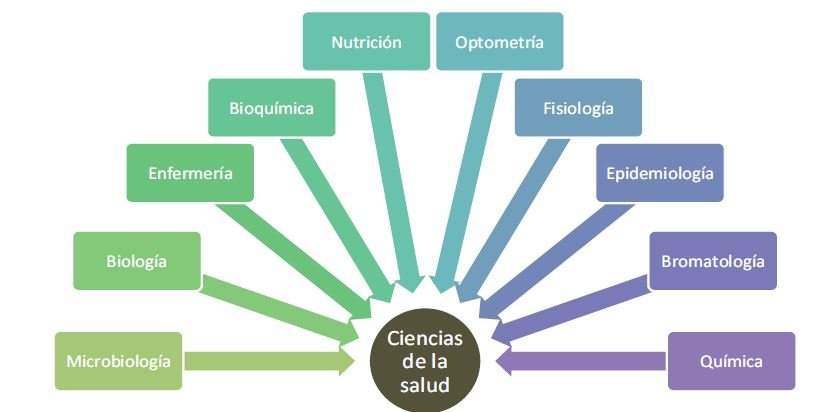
Como todas las ciencias, las de la salud pretenden explicar la realidad con base en un corpus o conjunto de conocimientos desarrollados por medio de la investigación y la práctica. En ese corpus se recopilan principios o leyes que son producto de la deducción generada a partir de la observación y razonamiento realizados a lo largo de mucho tiempo.
Los estudiosos de la ciencia califican a las Ciencias de la salud como fácticas, experimentales y observacionales. Declaran que son fácticas porque estudian los hechos reales y no las ideas; son experimentales porque demuestran sus hipótesis y teorías mediante la experimentación; y observacionales, porque es a partir de la observación de los hechos que realizan predicciones y construyen, refutan o confirman supuestos y teorías.

Para lograr una explicación integral del individuo, los científicos de la salud se auxilian de conocimientos generados por estudiosos de otros campos, tanto experimentales como sociales y formales. La explicación racional de la realidad requiere de una forma o método de trabajo, que en este caso es el método científico.
¿Recuerdas sus principios?
En términos generales, las ciencias de la salud trabajan con los métodos deductivo e inductivo.
La explicación racional de la realidad requiere de una forma o método de trabajo, que en este caso es el método científico. ¿Recuerdas sus principios? En términos generales, las Ciencias de la salud trabajan con los métodos deductivo e inductivo.
En los últimos tiempos, las Ciencias de la salud han evolucionado a pasos agigantados. Hace más de 100 años, por ejemplo, era increíble pensar que la Psicología fuera considerada una ciencia; no obstante, hoy forma parte importante de la promoción de la salud y de la prevención de trastornos mentales, a través de programas como las escuelas para padres y las guías para maestros, todo ello con el fin de ayudar a que los niños y adolescentes eleven su autoestima. Además, la salud mental, que estuvo tan ignorada en el pasado, hoy tiene un lugar preponderante en los programas de salud de todos los países.
Otro ejemplo es la Bioquímica, por medio de la cual se dieron a conocer las rutas que toman los alimentos en el proceso metabólico; en tanto, la Bromatología investigó y mostró el contenido de calorías que contienen los alimentos en conjunto con la Bioquímica.
Y por último, la Nutrición organizó los conocimientos anteriores dando un orden a la manera de administrar los alimentos en una dieta sana y equilibrada que suministre los requerimientos energéticos necesarios para el organismo, a fin de ayudar a las personas a mantener su salud o un peso ideal, o a conseguirlo sin tener que seguir dietas difíciles. ¿Puedes ver ahora cómo las diversas ciencias se auxilian entre sí para lograr el fomento a la salud?
Las ciencias de la salud y la tecnología
Auxiliares diagnósticos como rayos X, ultrasonido, tomografías, endoscopías y densitometrías óseas son algunos de los avances tecnológicos que han revolucionado a las Ciencias de la salud. Gracias a ellos, los tratamientos son cada vez menos invasivos y, en consecuencia, la recuperación es más rápida para el paciente.
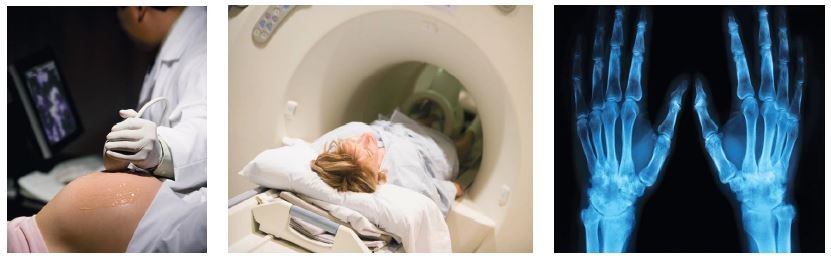
Visualizar el interior del cuerpo humano a través de imágenes tridimensionales es cada vez más común gracias a la aplicación de la tecnología.
El microscopio electrónico, los marcadores radioactivos, los cultivos de células, el hallazgo de células madre o troncales, entre otros descubrimientos, han cambiado por completo el ejercicio de las Ciencias de la salud. Aunque todavía no es un hecho, es probable que en un futuro no muy lejano la Nanotecnología sustituya a la técnica diagnóstica y terapéutica actuando a nivel de átomos y moléculas. Por ejemplo, una píldora con un microchip en su interior será deglutida por el paciente y cuando llegue al intestino grueso emitirá imágenes que podrán determinar si existe un tumor en este órgano.
Aunque todavía no es un hecho, es probable que en un futuro no muy lejano la
Nanotecnología sustituya a la técnica diagnóstica y terapéutica actuando a nivel de
átomos y moléculas. Por ejemplo, una píldora con un microchip en su interior será
deglutida por el paciente y cuando llegue al intestino grueso emitirá imágenes que
podrán determinar si existe un tumor en este órgano.
No cabe duda de que una de las causas de la sobrepoblación mundial en la actualidad son los avances de la ciencia, ya que existen diagnósticos tempranos y tratamientos para enfermedades que antes eran mortales. Es innegable que el avance tecnológico ha propiciado un cambio asombroso y acelerado en las Ciencias de la salud, pero también ha provocado dilemas éticos.
Ciencias básicas para procurar la salud
Hasta ahora has recibido información sobre las Ciencias de la salud según los teóricos. Sin embargo, es posible que a lo largo de tu vida tengas la necesidad de acudir a los profesionales de las Ciencias de la salud para procurar tu bienestar.
Lo más probable es que el médico general sea la primera opción; no obstante, su labor estaría incompleta si no se auxiliara de otros especialistas que complementen y hagan posible su quehacer. Por ejemplo, es difícil imaginar a un médico sin el trabajo que desempeña la enfermera.
¿Conoces realmente cuál es la labor de cada uno de los profesionales de la salud?,
¿sabes cuál es su campo de aplicación? Una lista de las Ciencias de la salud importantes para el individuo tendría que incluir, además de las especialidades ya mencionadas, una serie de técnicos. Hoy en día, el principal objetivo de los profesionales de la salud, además de curar, es la prevención de las enfermedades. Por ejemplo, mientras el médico determina qué vacunas son necesarias para cada grupo de edad, el odontólogo enseña la técnica de lavado de dientes como principal como principal medida para evitar las caries.
Salud – enfermedad
Hasta ahora has centrado tu atención en el análisis de las Ciencias de la salud para identificar su campo de estudio, su relación contigo y su presencia en tu comunidad. Por lo que has aprendido hasta el momento, seguro habrás deducido que los conceptos clave en estas ciencias son dos: salud y enfermedad. Cuando se le pregunta a la gente qué es estar sano casi siempre responde, “no estar enfermo”. ¿Tu piensas lo mismo?, ¿consideras que es la forma más certera de definir esa condición?
¿Qué es salud?
La enfermedad ha acompañado a la humanidad desde tiempos remotos. A partir de su aparición en la Tierra, el ser humano tuvo inquietud por saber cuáles eran las causas de las molestias físicas que le aquejaban. Sin embargo, los conceptos de salud y enfermedad han respondido al contexto histórico de cada cultura.
Por ejemplo, en culturas antiguas como la egipcia o la mesopotámica, era común creer que el origen de tales malestares era divino y que la sanación o la muerte de una persona era decisión de los dioses.
En la época clásica, los griegos modificaron tales creencias y la profesión de quien curaba comenzó a tener fundamentos más racionales que religiosos, Hipócrates (460-370 a.C.), descendiente de un estirpe de magos, fue el primero en afirmar que la salud no era una cuestión divina sino el producto del equilibrio entre cuatro humores del cuerpo: sangre, bilis, agua y flema. Su concepto, producto de la práctica o del conocimiento empírico, fue retomado y difundido por Galeno (130-200 d.C.) y otros científicos y prevaleció como principio rector de la práctica médica por más de 15 siglos.
Aunque hubo ciertos avances durante épocas posteriores, la medicina occidental en general se rigió por el pensamiento hipocrático, así como por dos principios: la enfermedad es un proceso natural y el organismo puede volver al equilibrio por sí mismo.
Conforme se dieron nuevos descubrimientos sobre el funcionamiento del cuerpo humano, la teoría hipocrática comenzó a desecharse y diversas interpretaciones dieron luces para nuevos descubrimientos durante la Edad Media y la Moderna; sin embargo, el concepto de salud mantuvo su carácter biologicista e individual.
Fue hasta el siglo XX cuando la aparición de nuevos problemas provocó su cuestionamiento, e impulsó la propuesta de análisis del proceso salud-enfermedad desde una perspectiva más social.
En 1946, durante la Conferencia Sanitaria Internacional, celebrada en Nueva York empezó a percibirse el cambio. El proceso salud-enfermedad comenzó a conceptuarse como producto de la confluencia de varias causas, no de una sola y únicamente de tipo biológico. De manera concreta, fue la Organización Mundial de la Salud (OMS) la que impulsó la definición de salud como: “el estado de bienestar físico, psíquico y social de un individuo y no solamente la ausencia de enfermedad”. Tal forma de concebir la salud también trajo consigo el inicio de una cultura de prevención.
Desde su promulgación, la mayoría de las naciones incorporaron el concepto de salud de la OMS en sus legislaciones y, por lo tanto, éste constituyó la base para su operación por varias décadas. Sin embargo, en la década de 1960, y ante la problemática singular que enfrentaban los países africanos, se propuso la siguiente definición estratégica: “el mejor estado de salud de un país se logra cuando hay equilibrio entre los riesgos que afectan la salud de cada individuo en una población determinada y los medios para controlar estos riesgos, tomando en cuenta la cooperación activa de la población”.
Esta definición provocó la reflexión sobre los factores de riesgo de acuerdo con los recursos de cada país y la educación de la población; además, dio lugar a nuevas definiciones del proceso salud-enfermedad. Hacia finales de esa década, el investigador estadounidense René Jules Dubos (1901-1981) propuso en su libro Man adapting (1965:349) una nueva concepción:
una salud positiva… es sólo espejismo, porque el hombre en el mundo real debe enfrentarse a las fuerzas físicas, biológicas y sociales de su ambiente, que son permanentemente cambiantes, generalmente de manera impredecible, y frecuentemente con consecuencias peligrosas para él como persona y para la especie humana en general.
Dubos revolucionó una vez más la manera de entender el proceso salud-enfermedad y las definiciones actuales coinciden en que para comprender qué es salud y qué enfermedad es necesario:
- Establecer la relación entre los factores que pueden romper el equilibrio o el estado de bienestar.
- Tomar como base la manera en que las personas se defienden o adaptan a los factores que pueden romper el equilibrio.
- Entender que el medio no es el mismo para todas las personas, por lo tanto, los riesgos a los que éstas se exponen son variables.
- Tomar en cuenta que para conservar la salud, los individuos deben adaptarse y generar mecanismos de defensa ante las agresiones de su medio.
- Instruir a la población sobre las medidas que deben aplicarse para procurar el bienestar.
Al considerar en la definición de salud aspectos físicos, psicológicos y sociales se empezó a comprender con mayor claridad la importancia de incluir en la promoción de la salud no sólo a la Medicina sino a otras disciplinas que cubren los aspectos para hacerlo con la profundidad requerida.
¿Qué es enfermedad?
Al igual que el término de salud, el de enfermedad ha tenido varias definiciones, pero la definición actual fue establecida por la Organización Mundial de la Salud (OMS); “… enfermedad es la alteración o desviación del estado fisiológico en una o varias partes del cuerpo, por causas en general conocidas, manifestada por síntomas y signos característicos y cuya evolución es más o menos previsible”.
“(la enfermedad es)… un desequilibrio biológico-ecológico, una falla de los mecanismos de adaptación del organismo y una falta o exceso de reacción a los estímulos externos a los que el hombre está expuesto. Este proceso termina por producir una perturbación (del funcionamiento) y/o de la anatomía del individuo”
San Martín (1981) también advierte que el proceso salud-enfermedad no es una contraposición de opuestos, como blanco y negro, sino la confluencia de condiciones que varían en las personas y aun en una misma persona en diferentes momentos de su vida.
Por ejemplo, un individuo puede tener grandes cambios en su metabolismo debido a factores genéticos, a malos hábitos alimenticios o a sedentarismo. Estos cambios pueden afectarlo sin que él lo detecte, pero si se le practican exámenes de laboratorio se harán evidentes y entonces será posible corregir las causas que los provocaron.
Pero si dicho individuo no se entera o no corrige esas alteraciones, entonces podrán desencadenar enfermedades como la diabetes mellitus tipo 2; no obstante, para que esto suceda pueden transcurrir hasta 10 años. Lo anterior demuestra que la línea entre salud y enfermedad no es clara, y que hay un momento en que el individuo se cree sano pero en realidad no lo está.
Enfermedades transmisibles y no transmisibles
Con base en las principales causas que las provocan, las enfermedades pueden ser de dos tipos: transmisibles y no transmisibles.
- Las enfermedades transmisibles son adquiridas por contagio de una persona a otra, o varias personas las adquieren del medio a varias personas de manera simultánea. Ejemplos de este tipo de enfermedades son el catarro común, enfermedades sexuales, tuberculosis y hepatitis A.
- Las enfermedades no transmisibles no se desarrollan por contagio; pueden tener varias causas, lo cual complica su control e identificación. Son de lento desarrollo y se les clasifica como crónicas (por su larga duración ) y se degenerativas (por el daño que causan).
En la actualidad, las enfermedades no transmisibles constituyen la principal causa de morbimortalidad, sobre todo en las zonas urbanas. Su control es difícil porque se requiere de gran cooperación de la población, así como de un esfuerzo considerable de las autoridades gubernamentales para difundir la información necesaria con el fin de que las personas adopten hábitos que favorezcan la prevención.
Estas enfermedades son más comunes hoy que hace 20 o 30 años, debido a que la gente vive más años y tiene más tiempo para desarrollarlas. Cabe destacar que la esperanza de vida promedio en el mundo de una niña nacida en 2012, según datos de la OMS, es de 73 años, mientras que la de un varón es de 68.
Triada epidemiológica
Se le llama tríada epidemiológica porque está integrada por tres elementos que coinciden para que se desarrolle una enfermedad: huésped u hospedero, agente y medio.
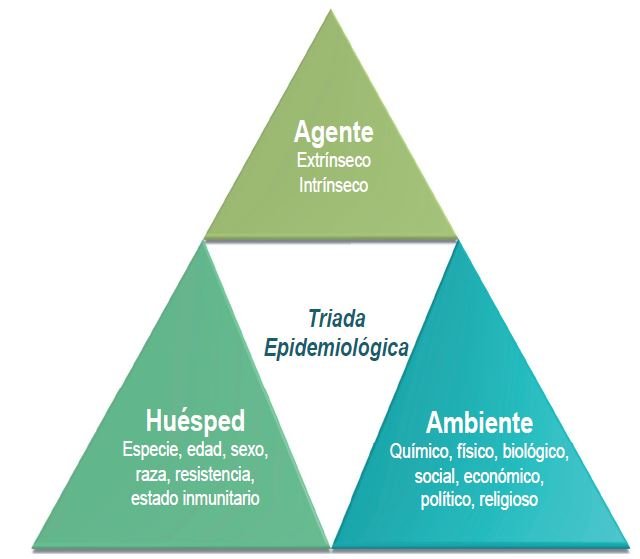
Huésped
El huésped, también denominado hospedero, es el organismo vivo capaz de albergar en su interior a un agente patógeno; en nuestro caso, el huésped es el individuo que está siempre en contacto con agentes o factores que pueden enfermarlo y que están presentes en el medio donde vive el individuo.
El huésped puede ser atacado porque su sistema inmunológico no está en óptimas condiciones, ya sea por defectos en su alimentación, por estrés o por su constitución congénita, la cual es más fuerte en algunas personas que en otras.
Si alguno de tus compañeros tiene catarro es el huésped de un virus y podríamos pensar que los estudiantes en el salón están en contacto con el virus que lo causa; sin embargo, no todos se contagiarán porque su sistema inmunológico se encuentra
en diferente estado.
Según los estudiosos de la salud, un solo factor no es determinante para que se de la enfermedad, pero si con la confluencia de varios. Conforme avances en el conocimiento de la salud y la enfermedad te darás cuenta de que algunos individuos se enferman más que otros y que unos se defienden mejor contra los agentes patógenos presentes en el medio.
Agente
Un agente es todo elemento capaz de alterar el equilibrio con el medio y causar una enfermedad. El primer tipo de agente a considerar es el patógeno.
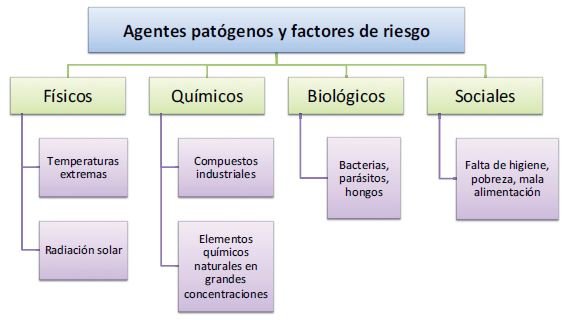
Tipos de agentes:
Físicos: El tipo de agentes y factores físicos que causan enfermedades con mayor frecuencia son las temperaturas extremas y la radiación solar. El frío extremo puede causar congelación y el calor desmedido puede producir deshidratación o un golpe de calor. Además, es posible que la radiación solar provoque quemaduras de primer grado cuando la exposición al sol es prolongada y sin protección.
Químicos: Son compuestos fabricados en diferentes industrias con un fin determinado. Los medicamentos, por ejemplo, son producidos para el tratamiento de enfermedades, pero todos son potencialmente peligrosos porque en mayor o menor grado causan efectos secundarios. Por tal razón, estos productos deben administrarse con cautela y ser recetados por un profesional de la salud que conozca los efectos indeseables que pueden ocurrir y cómo manejarlos.
Un ejemplo de productos químicos son los que se usan para la limpieza del hogar, y que cabe destacar, son causa frecuente de accidentes en niños que los ingieren por tener un aspecto atractivo para ellos. Por lo tanto, se recomienda no almacenarlos en envases de refresco y mantenerlos lejos del alcance de los menores.
Algunos elementos químicos se encuentran en forma natural, pero en concentraciones mayores resultan perjudiciales para la salud. Tal es el caso de los bebés prematuros, que deben permanecer largos periodos en incubadora y con una alta saturación de oxígeno, con lo cual existe el riesgo de que haya secuelas como la ceguera. Otro ejemplo son ciertos productos químicos (plaguicidas, fertilizantes o productos industriales) que contaminan el ambiente causando daño a sus habitantes.
Biológicos: Los agentes biológicos (bacterias, virus, parásitos y hongos) son los promotores del mayor número de enfermedades transmisibles en los seres humanos. Aunque se ha logrado su control con el uso de vacunas y antibióticos, todavía son causa de morbimortalidad en determinados sectores de la población, como los niños, así como en la población en general de países que tienen condiciones de insalubridad y pobreza.
Sociales: Las condiciones en que viven algunos grupos sociales constituyen factores contra los cuales aún no se ha logrado tomar el control adecuado.
Los hábitos alimenticios y las formas de vida que adoptan las sociedades por los acelerados ritmos de la sociedad, también influyen de forma inadecuada en la salud. Por ejemplo, la dieta de los habitantes de las grandes ciudades ha variado de manera sustancial con la aparición de lugares donde se sirve comida como hamburguesas o pizzas, que constituyen “comidas rápidas” con alto valor calórico. Si a esto se agrega la falta de actividad física por estar sentado frente al televisor o la computadora, estos factores confluyen y el resultado es el sobrepeso, que en la actualidad afecta a un sector importante de la población.
El consumo de alcohol, tabaco y otras drogas son consecuencia de la inserción en el medio de estos factores que ocasionan patologías específicas y son causa importante de mortalidad.
Medio
El medio engloba las condiciones sobre las cuales los seres humanos no tienen control, como clima, fauna y flora. Todas las personas tienen diferentes formas de adaptación al medio natural y, aunque en general ésta no es determinante, si influye en una patología.
Sin embargo, el medio natural ha sido modificado por los seres humanos, dando por resultado una gran variedad de medios en los que destacan las acciones sociales, las cuales determinan una calidad de vida diferente incluso en la población que habita un mismo espacio.
En cuanto a los asentamientos humanos se distinguen dos tipos de espacios: rural y urbano. Vivir en uno o en otro implica un tipo de vida diferente, costumbres propias, así como una mentalidad y tradiciones que caracterizan a cada comunidad.
La migración del campo a las ciudades, por ejemplo, ha provocado un aumento de la población urbana, así como un cambio de forma de vida de los migrantes. La población rural ha disminuido de manera significativa en México debido a la migración a las grandes ciudades.
Historia natural de la enfermedad y niveles de prevención
Entender cómo se desarrolla una enfermedad implica conocer qué la provoca y comprender su evolución o historia natural; es decir, es necesario tener una idea de la serie de acontecimientos que se activan en el organismo cuando una persona entra en contacto con un agente patógeno sin que haya ninguna acción médica. El estudio de las manifestaciones de la enfermedad permite establecer el patrón de la misma en casi todas las personas.
Etapas de la historia natural de la enfermedad
Una enfermedad evoluciona de manera natural en tres etapas:
- Prepatogénica
- Patogénica
- De resolución
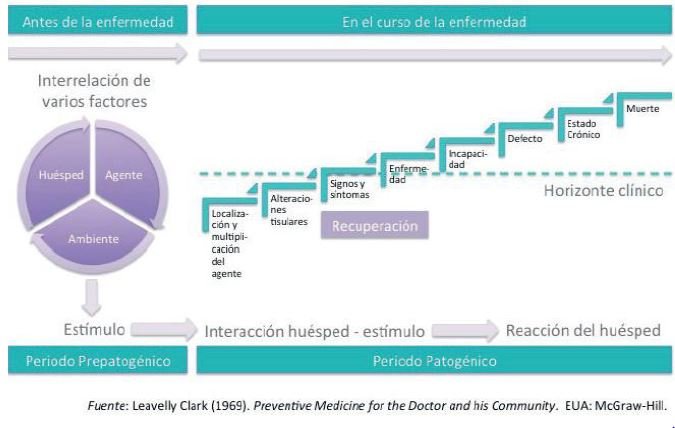
En la etapa prepatogénica, aunque el individuo se encuentra sano, entra en contacto con un agente patógeno. Si la enfermedad es transmisible, el agente ingresa en el organismo por cualquier vía respiratoria, oral, cutánea— o mediante el contacto directo con una persona enferma, como en el caso de las enfermedades de transmisión sexual.
El individuo no sabe que alberga al agente patógeno porque aún no desarrolla ningún síntoma; entonces, su organismo puede defenderse y no pasar a la siguiente etapa o, por el contrario, hacerse evidente el cuadro clínico, lo cual permite orientar el diagnóstico.
A la etapa prepatogénica también se le denomina periodo de incubación, pues se refiere al tiempo que tarda un germen o agente en multiplicarse en el organismo invadido y causar daño. Si tomamos como ejemplo el catarro común, el periodo de incubación se da cuando una persona entra en contacto con el virus, pero no tiene ningún síntoma hasta que éste invade sus células y desencadena los mecanismos que caracterizan a la enfermedad. En el caso de Juan, esta etapa corresponde al tiempo en que el virus de la hepatitis A tardó en invadir las células del hígado.
En la etapa patogénica se manifiestan los síntomas característicos de la enfermedad en el huésped. Mientras que en el catarro común predominan los estornudos, nariz tapada, dolor articular y a veces, fiebre, en el caso de la hepatitis A la etapa patogénica se manifiesta por fatiga, orina oscura y vómito.
La tercera etapa, la de resolución, engloba los acontecimientos propios de la enfermedad que desencadenan la curación total, la curación con secuelas o la muerte. En el catarro común, la resolución es habitualmente hacia la curación total; en la hepatitis A —como la que padeció Juan—la evolución casi siempre es hacia la curación total pero es necesario realizan exámenes de laboratorio para garantizar que así sea.
Es más sencillo identificar las tres etapas en las enfermedades transmisibles que en las no transmisibles, pero también están presentes en éstas. En este tipo de enfermedades, la fase prepatogénica se identifica con los factores de riesgo, mientras que en las enfermedades no transmisibles esta etapa es muy larga y puede pasar mucho tiempo antes de que existan manifestaciones de su presencia.
Ello no significa que no se hayan generado cambios anatómicos y fisiológicos; en realidad es que se presentan de manera tan paulatina que el organismo se ha ido adaptando a estos.
El ejemplo obligado en este momento es la diabetes mellitus tipo 2, enfermedad no transmisible, crónica —pues tarda años en manifestarse— y degenerativa porque causa daños importantes en las células B del páncreas, que es el órgano afectado. En la diabetes de este tipo, los factores de riesgo son la mala alimentación y el sedentarismo que causan sobrecarga pancreática; también influyen de manera importante la herencia y la raza, es decir, factores de riesgo no modificables.
Niveles de prevención
Los científicos y profesionales de la salud han concluido que es más fácil prevenir que curar, y por ello han estudiado las medidas que pueden tomarse en cada fase de la historia natural de la enfermedad para evitarla o contrarrestarla. Así, hablan de medidas y niveles de prevención primarios, secundarios y terciarios.
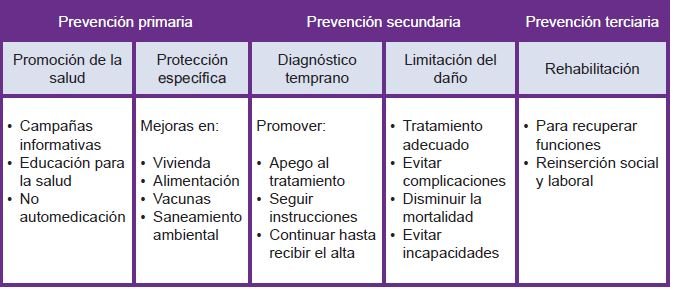
Medidas de prevención primaria
Son todas aquellas que logran evitar la enfermedad porque bloquean o no permiten el contacto de la persona con el agente patógeno o factor de riesgo. En las enfermedades transmisibles, por ejemplo, no comer alimentos contaminados y no establecer contacto sexual sin protección son medidas primarias de prevención, pues evitan la entrada del germen al organismo. Otro ejemplo de este tipo y nivel de medidas son las vacunas, ya que desencadenan mecanismos defensivos sin causar enfermedad. Lavarse las manos con frecuencia, desinfectar frutas y verduras antes de consumirlas, abrigarse en invierno y consumir alimentos ricos en vitamina C también son medidas de prevención primaria aplicables a las enfermedades transmisibles de las vías respiratorias o del aparato digestivo.
En las enfermedades no transmisibles, la prevención primaria consiste en evitar los factores de riesgo; por ejemplo, no fumar evita el cáncer pulmonar, y no asolearse sin protección evita el cáncer de piel. Sin embargo, como no se conocen los factores de riesgo en todas las enfermedades, es necesario aplicar medidas de detección precoz que en realidad son secundarias, pero que preservan la vida y disminuyen la incapacidad.
Una conclusión más a la que han llegado los científicos es que no existe un sólo factor de riesgo o causa de las enfermedades. Es la unión de varios de éstos lo que desencadena la enfermedad, lo cual se conoce como teoría multifactorial de la enfermedad y aplica por igual a las transmisibles y a las no transmisibles.
Medidas de prevención secundaria
Se aplican una vez que se presentan las primeras manifestaciones de enfermedad y son consideradas tanto preventivas como curativas. Son preventivas en el sentido de que evitan complicaciones, y curativas porque pretenden disminuir el tiempo de duración de la enfermedad y procurar la curación total.
Por ejemplo, si en una enfermedad respiratoria la evolución se da hacia una pulmonía es absolutamente necesario hospitalizar al enfermo, tratarlo con antibióticos y hasta dar, en casos graves, medidas de apoyo respiratorio (administrar oxígeno). Aunque estas medidas son curativas, también se dirigen a evitar o prevenir la muerte.
Medidas de prevención terciaria
Los profesionales de la salud consideran la aplicación de estas medidas cuando la enfermedad evoluciona a la curación pero con secuelas. Por ejemplo, en el caso de una embolia cerebral, en la que el enfermo sobrevive pero no puede caminar o hablar, la rehabilitación para recuperar tales funciones, hasta donde sea posible, se considera una medida de prevención de nivel terciario.
Las medidas y los niveles de prevención se aplican con el conocimiento de todos estos factores, a fin de evitar la enfermedad o complicaciones de la misma y lograr que el enfermo recupere la salud en el menor tiempo posible y sin secuelas.
Analicemos el caso de Juan para que nos quede más claro.
El doctor interrogó al chico para saber qué había hecho los días previos a la enfermedad y así estableció la probable causa de sus molestias. Así, saber que había consumido alimentos y bebidas en cuya preparación podía faltar la higiene le proporcionó al médico el primer indicio para sospechar que había estado en contacto con un posible agente causal o patógeno. El cuadro clínico agregó datos adicionales y los exámenes de laboratorio confirmaron sus sospechas.
En el nivel primario las medidas pretenden evitar que el individuo establezca contacto con el agente que lo enfermará; si Juan no hubiera consumido lo que comió y bebió en aquel día de campo, no hubiera contraído el virus de la hepatitis A.
Una vez confirmado el diagnóstico, los conocimientos de la historia natural de dicha enfermedad permitieron al especialista evitar complicaciones. En el caso de la hepatitis A no hay un tratamiento específico, pero se sabe que con una dieta y reposo adecuados se pueden crear las condiciones óptimas para un funcionamiento hepático correcto. Además, durante esta etapa se realizan pruebas para saber cómo está funcionando el hígado y ver su evolución.
En casi todos los casos, las pruebas vuelven a la normalidad en un lapso de dos a seis semanas, lo cual indica que la evolución es favorable. En muy pocos casos la hepatitis evoluciona a insuficiencia hepática, una complicación grave que amerita hospitalización y requiere vigilancia médica de por vida.
Fuente: Secretaría de Educación Pública. (2015). Ciencias de la Salud I. Ciudad de México.