Importancia del examen médico periódico
Durante mucho tiempo prevaleció la idea de ir al médico sólo cuando se estaba enfermo. La cultura de la prevención ha probado ser el mejor método para evitar las enfermedades e iniciar tratamientos lo antes posible de manera que éstas no progresen, se limite el tiempo de evolución y se aplique prevención secundaria oportuna.

Un método excelente para esta cultura preventiva es el examen médico periódico. La idea es realizar una consulta médica para verificar el estado de salud, cuando los factores de riesgo están presentes, pero aún no desencadenan una enfermedad. Los procedimientos se adaptan a cada etapa de la vida considerando los factores de riesgo propios de la edad y las circunstancias de cada persona.
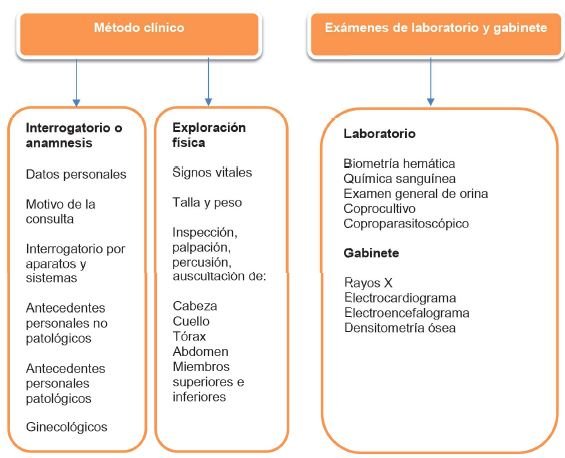
El examen médico periódico consta de dos partes. Una es el método clínico a través del cual el profesional de la salud se forma una idea bastante clara de los riesgos para la salud y de los cambios anatómicos y fisiológicos que pueden haberse generado. Con base en estos cambios, el médico solicita los estudios de laboratorio y gabinete que juzgue pertinentes, lo cual constituye la segunda parte del examen médico periódico. En la primera consulta es necesario solicitar los exámenes de laboratorio básicos, que pueden arrojar datos no detectados por el método clínico.
Método clínico
El método clínico es el proceso o secuencia ordenada de acciones que realizan los profesionales de la salud para llegar a una conclusión o diagnóstico. La secuencia es la misma que se aplica en el método científico, pero orientada al paciente; consta de dos fases y se realiza de la siguiente manera:
- Existencia de un problema. Tradicionalmente, el paciente acude al médico por una molestia o grupo de molestias que asocia con enfermedad, como dolor, vómito, etcétera.
- El profesional de la salud dirige una serie de preguntas al paciente que lo orientarán hacia el órgano que puede estar causando la molestia con base en sus conocimientos y experiencia, ya que es frecuente que éste no dé importancia a datos que son básicos para llegar a una conclusión. Una vez que se ha orientado por medio del interrogatorio, realiza la exploración física dando especial importancia a los datos que recabó en el interrogatorio, pero siempre de manera completa; es decir, no porque el paciente consulte por dolor abdominal se explora solamente el abdomen.
- Con los datos del interrogatorio y la exploración física el profesional de la salud tiene una hipótesis diagnóstica. Por ejemplo, si una adolescente acude por dolor en fosa ilíaca izquierda, en el interrogatorio se recogen datos de alteraciones menstruales, y si la paciente niega vida sexual activa y el médico piensa que se trata de un quiste de ovario, hasta este momento su diagnóstico debe ser “dolor abdominal en estudio” (hipótesis diagnóstica) hasta que tenga pruebas concluyentes.
- Para comprobar su hipótesis, debe solicitar pruebas de laboratorio y gabinete.
Para ello debe apoyarse en un radiólogo o en los técnicos de laboratorio. Solicita en el primer caso un ultrasonido, y si el radiólogo determina que hay un quiste en el ovario izquierdo, debe seguir al siguiente paso, que sería la cirugía. - Una vez que observa directamente el quiste de ovario, su diagnóstico queda confirmado. En caso de que se trate de una visita médica periódica, cabe la posibilidad de que el clínico determine el diagnóstico de “aparentemente sano”, pero muchas veces debe apoyarse en los exámenes de laboratorio y gabinete para confirmarlo.
Fíjate qué importantes son la secuencia en el método clínico y la colaboración del paciente, quien no debe ocultar ningún dato. Si el médico no tiene una hipótesis apoyada en el interrogatorio y la exploración física es muy difícil que solicite los estudios adecuados, y ocurrirá una considerable pérdida de tiempo y de dinero, ya que probablemente tendrá problemas para llegar al diagnóstico correcto.
El método clínico consta de dos fases, el interrogatorio y la exploración física.

Interrogatorio o anamnesis
Consiste en entrevistar al paciente. Al inicio de la consulta, el o la médico realiza una serie de preguntas ordenadas y dirigidas para establecer cuál es el motivo de la consulta. Si el motivo es una revisión rutinaria, se investiga si hay alguna área en que se deban aplicar medidas preventivas o curativas.
En el interrogatorio se investigan los síntomas, es decir, lo que siente el paciente que lo ha inducido a buscar ayuda profesional. Son datos subjetivos, porque el médico no tiene forma de comprobarlos; por ejemplo, si el paciente dice que le duele, el médico orienta su interrogatorio hacia este síntoma.
Es importante mencionar que el interrogatorio no tiene como único objetivo la recolección de síntomas; también es importante lograr un acercamiento afectivo y establecer una comunicación bidireccional, clara y organizada centrada en el paciente.
Los datos del interrogatorio son, en el orden en que se aplica:
Datos personales. Primero, te preguntará tu nombre, fecha de nacimiento, edad, sexo, raza, escolaridad, ocupación, estado civil, si tienes hijos, si estás bajo tratamiento con medicamentos y cuáles son. Muchas veces estos datos se recopilan en la sala de espera para ahorrar tiempo en la consulta.
Padecimiento actual. Te pedirá que cuentes cuál es el motivo de la consulta, qué es realmente lo que te está preocupando. Mientras más clara sea la exposición sin omitir ningún dato, el profesional de la salud estará más enfocado a un diagnóstico correcto.
Interrogatorio por aparatos y sistemas. Después te preguntará si existe alguna molestia siguiendo un orden de los diferentes aparatos y sistemas. Según los datos recabados el médico profundizará más en la exploración física en aquellas áreas que sea necesario.
- Sensorial. Es importante que describas si oyes y ves bien o has notado algún cambio, así como en la percepción de olores o sabores o la sensibilidad en diferentes áreas del cuerpo.
- Digestivo. Si comes bien, si te cae mal algún tipo de alimento en particular, si has tenido vómito, diarrea, estreñimiento, agruras, meteorismo (exceso de gas), flatulencia (arrojar muchos gases).
- Respiratorio. Los datos significativos son tos, disnea, esputo (flemas).
- Cardiovascular. Si sientes palpitaciones, extremidades frías, edema.
- Urinario. Frecuencia de tus micciones, características de la orina, molestias al orinar.
- Reproductor femenino. Ritmo menstrual, si hay sangrado abundante, dolor.
- Reproductor masculino. Problemas en la erección, eyaculación precoz, molestias para orinar que pueden relacionarse con patología prostática.
- Músculo-esquelético. Dolores articulares, limitación al movimiento de algunas o algunas articulaciones, dolores musculares, calambres.
- Neurológico. Si alguna vez has tenido convulsiones, pérdida de memoria, parálisis en alguna parte del cuerpo, inestabilidad al caminar, cambios en el estado de ánimo o alteraciones del lenguaje.
- Endocrino. Se enfoca hacia la glándula tiroides, en la que son más frecuentes las alteraciones: caída del cabello, intolerancia al frío o al calor, fatiga, aumento de peso sin causa aparente.
- Tegumentario: Piel seca, manchas o ronchas, prurito.
- Inmunológico. Si padeces con frecuencia infecciones y de qué tipo.
Antecedentes familiares. Es importante conocer los antecedentes personales no patológicos y los patológicos, los ginecológicos y los antecedentes familiares que pudieran ocasionar patologías que son susceptibles de prevención primaria.
- No patológicos. Grado de escolaridad, hábitos de alimentación, tabaquismo, consumo de alcohol u otras drogas, tipo de vivienda, si realizas algún tipo de ejercicio físico, si trabajas y en qué, si estudias y qué estudias.
- Patológicos. Si has tenido alguna enfermedad, hace cuánto tiempo, alguna cirugía, accidentes, traumatismos, fracturas, transfusiones o alergias.
- Ginecológicos. Fecha de menarca, ritmo menstrual, si tienes dolor o no, si el sangrado es normal o muy abundante, si has tenido hijos, fecha del último parto o cesárea, abortos. Número de parejas a lo largo de la etapa reproductiva.
- Herencia familiar. Se interroga sobre enfermedades en los abuelos, padres o hermanos, especialmente diabetes, hipertensión, infartos y cáncer, que son las enfermedades en que la carga genética es más importante.
Con todos los datos recabados en el interrogatorio el médico ya tiene una idea muy clara del estado de salud del paciente. Ahora procede a realizar la exploración física dando especial importancia a los datos que puede encontrar según lo referido por el paciente en el interrogatorio. Los primeros datos que se recogen son los signos vitales: pulso, frecuencia respiratoria, frecuencia cardiaca, temperatura. También se registran el peso y la talla del paciente.
Exploración física
La exploración física consta de cuatro pasos: inspección, palpación, percusión y auscultación. Generalmente se realiza en orden de arriba hacia abajo, empezando por la cabeza para continuar con cuello, tórax, abdomen y miembros. La inspección puede arrojar datos: si se nota alguna asimetría, deformidad, palidez, etcétera. La palpación puede confirmar algo que se ha detectado con la inspección o arrojar algún dato nuevo; puede percibirse un tumor, una consistencia diferente en un área del cuerpo. La percusión es la maniobra mediante la cual el doctor golpea con la punta de un dedo su mano extendida sobre el cuerpo. Al percutir el área pulmonar se escucha un sonido diferente al que se escucha al percutir el área hepática o el abdomen. Los cambios en estos sonidos pueden orientar a alguna patología en el lugar donde el sonido es diferente del esperado.
La auscultación se realiza con el estetoscopio. El doctor oye los ruidos cardiacos colocando el estetoscopio en el área precordial, los ruidos respiratorios en el tórax y los ruidos peristálticos en el abdomen. Una vez que el médico concluye el interrogatorio y la exploración física, elabora una hipótesis diagnóstica con los datos recabados. Se llama hipótesis porque aún tendrá que comprobarlo mediante exámenes de laboratorio y gabinete.
Exámenes de laboratorio
Son aquellos que se realizan por medio de algún líquido corporal como sangre, orina, semen, etcétera. Los exámenes de laboratorio rutinarios son biometría hemática (BH), química sanguínea (QS), perfil de lípidos, examen general de orina y, según el interrogatorio, a veces también se solicita coproparasitoscópico o coprocultivo.
Siempre deberán ser interpretados por el especialista con base en la historia clínica.
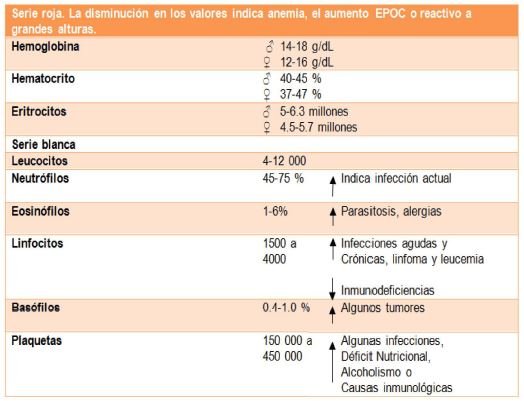
Biometría hemática (BH)
La biometría hemática (BH) es un estudio útil en la mayoría de las patologías. Consta de una sección llamada serie roja, en la que se establecen los valores cuantitativos de glóbulos rojos, así como sus alteraciones morfológicas, y una serie blanca, que mide la cantidad de glóbulos blancos en sangre periférica así como sus diferentes tipos y la cantidad de plaquetas.
Cuando en el interrogatorio y la exploración física hay datos de anemia, es necesaria la interpretación de los datos de hemoglobina y hematocrito en la biometría hemática para establecer el diagnóstico y para determinar el grado. Por otro lado, la cuenta leucocitaria indica si hay alguna infección y orienta hacia el tipo de infección según los valores de los diferentes tipos de leucocitos.
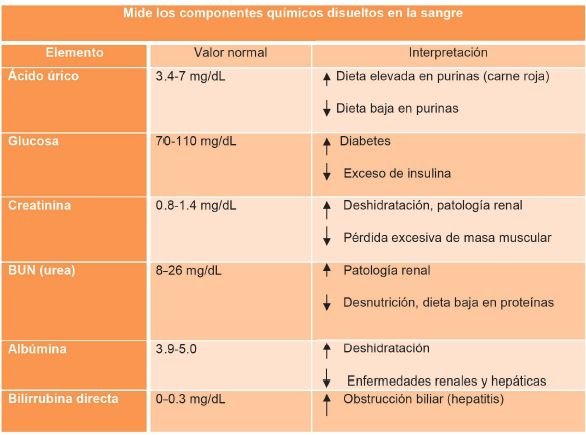
Química sanguínea (QS)
Consiste en una serie de exámenes en sangre que dan una idea general del metabolismo y el equilibrio químico del cuerpo. Las diferentes pruebas orientan hacia el funcionamiento hepático y renal, y miden las concentraciones de azúcar y colesterol, sodio, potasio y cloro y proteínas plasmáticas.
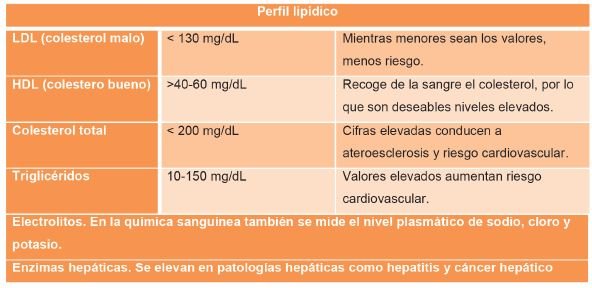
Perfil lipídico
Las lipoproteínas transportan colesterol y otros lípidos en la sangre. El perfil lipídico se utiliza para evaluar el estado de nutrición y el riesgo de patología cardiovascular.
Examen general de orina
La orina es el resultado del filtrado de la sangre en el riñón; por este medio el organismo elimina productos tóxicos del metabolismo celular. El examen general de orina proporciona datos sobre el funcionamiento renal y alteraciones en la vías urinarias. También evidencia la presencia de problemas metabólicos generales detectables por la disminución o el aumento en la cantidad de metabolitos en la orina.
Exámenes de gabinete
En este tipo de estudios se necesita un equipo especializado y generalmente proporcionan imágenes mediante diferentes agentes físicos. Se utilizan con fines diagnósticos y, a veces, con fines terapéuticos (radiación en alguno tipos de cáncer).
Exámenes radiológicos
Los exámenes radiológicos son aquellos en los que se utiliza la tecnología imagenológica con el fin de diagnosticar o tratar una enfermedad. Auxilian los médicos a ver las estructuras internas del cuerpo. Los tipos más comunes de los exámenes radiológicos para diagnóstico son la tomografía computarizada, la resonancia magnética, las radiografías, las ecografías y la mastografía.
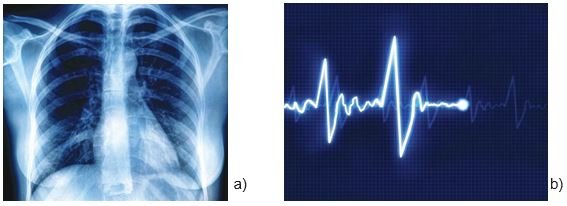
Otros estudios de gabinete son el electrocardiograma, que registra la actividad eléctrica del corazón y el electroencefalograma, que muestra la actividad cerebral.
La mastografía es una radiografía para la detección oportuna del cáncer de mama. Detectar lesiones en la mama de menos de un centímetro cuando todavía no se palpan reduce el riesgo de morir por este padecimiento y los tratamientos para etapas tempranas son menos agresivos con mejores opciones de tratamientos.
La densitometría ósea es una prueba para determinar la densidad mineral ósea. Se puede realizar con rayos x, ultrasonidos o isótopos radiactivos. Sirve para el diagnóstico de osteoporosis.
Examen médico periódico en las diferentes etapas del ciclo vital
Los exámenes médicos de rutina se realizan a lo largo de todo el ciclo de vida del individuo. En todos se aplica el método clínico, y se solicitan exámenes de laboratorio de rutina o relacionados con los hallazgos en la exploración física.
La frecuencia con que se aplican depende de las etapas del ciclo vital; es decir, para: recién nacido, infancia, adolescencia, edad adulta y senectud.
Recién nacido
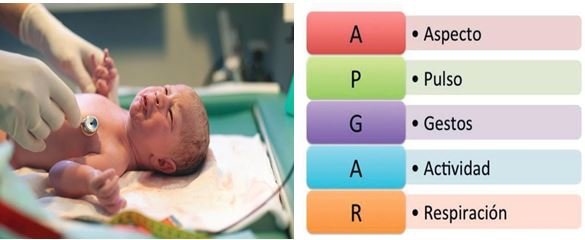
En el momento del nacimiento se hace al bebé el estudio Apgar que determina su estado de salud y probabilidad de adaptación al medio fuera del útero. Si sus condiciones son buenas, se sigue el esquema rutinario para todo recién nacido, etapa que abarca el primer mes de vida.

Es recomendable que todo recién nacido tenga la siguiente rutina de seguimiento: Una primera visita médica a los siete días de nacido y una segunda a los 28 días. La alimentación del seno materno durante seis meses pues las ventajas de la leche materna son las siguientes: proporción de nutrientes exacta, temperatura ideal, bacteriológicamente pura, contiene anticuerpos (el sistema inmunológico del bebé no funciona bien hasta los seis meses) y no implica ningún gasto.
Control de peso continuo. Todos los recién nacidos pierden algo de peso los primeros días; se verifica que lo hayan recuperado.
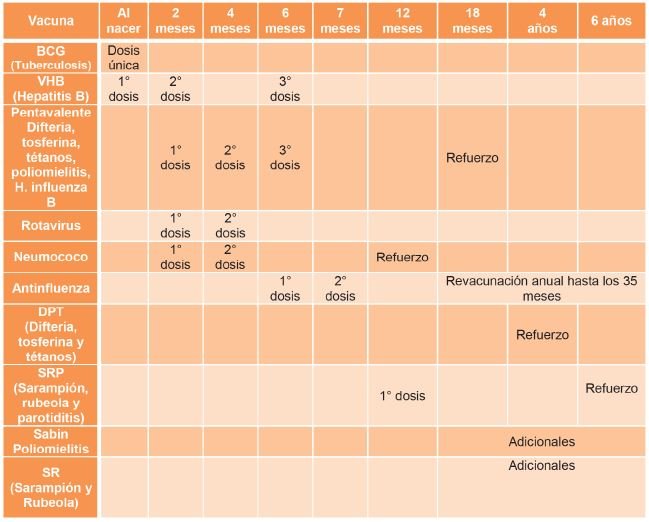
Aplicación de vacunas
Primer año de vida. Durante esta etapa de la vida es recomendable asistir a consulta médica una vez al mes. Como en la fase anterior, en ésta la alimentación es primordial para el desarrollo. La lactancia materna continúa siendo el alimento ideal complementada, a partir de los cuatro meses con alimentos diferentes a la leche y de manera gradual, de tal forma que para los 12 meses la dieta sea la misma que la de toda la familia.
En el primer año de vida es básico el control de talla y peso; en teoría, el peso se aumenta en promedio 750 g por mes los cuatro primeros meses, 500 g por mes de los cuatro siguientes y 250 por mes los últimos cuatro. Al año, un bebé debe pesar alrededor de 9 kg y medir entre 80 y 90 cm.
Un factor más por vigilar en este primer año de vida es el desarrollo psicomotor; por ejemplo, un bebé con un desarrollo normal debe sostener la cabeza a los tres meses, sentarse a los seis meses y al año se mantenerse de pie.
Es también prioritaria la aplicación de vacunas, especificadas en la cartilla de vacunación.

De uno a cinco años. En esta etapa de la infancia la visita al médico deberá ser más espaciada que en la anterior; es recomendable que se realice cada tres meses hasta los tres años, cada seis meses el cuarto y quinto años de vida.
El médico evaluará el estado de nutrición del infante para orientar a los padres sobre una dieta de acuerdo con las leyes de la alimentación. Además, a partir de los dos años calculará el Índice de Masa Corporal (IMC) para controlar el peso y evitar la obesidad.
Durante esta etapa se recomienda promover la actividad física a través de juegos, permitir que camine siempre que sea seguro el lugar. Así como vigilar su desarrollo psicomotor, su salud bucal y visual.

Pubertad y adolescencia

es una etapa de grandes recursos que hay
que cuidar para tener una adultez sana.
A partir de los 11 años en las niñas y de los 12 en los niños, es importante observar el desarrollo físico y los cambios en la salud mental. Además se recomienda vigilar el desempeño escolar y los hábitos sociales para prevenir situaciones de riesgo psicosocial (problemas familiares, abusos) y hábitos de consumo de alcohol, tabaco y drogas. La adolescencia es una etapa de crecimiento acelerado, por lo que son primordiales las horas de sueño, la alimentación balanceada y la actividad física.
En esta etapa comienza el despertar de la sexualidad, por lo que también es un aspecto a considerar en la vigilancia física y médica. En las adolescentes es básico vigilar la menstruación para saber si es regular y sin molestias e iniciar el hábito de la autoexploración mamaria.
La continua revisión física y médica no pretende invadir la privacidad de los adolescentes; su objetivo es prevenir problemas que pueden surgir en la vida adulta por hábitos que empezaron en la adolescencia. Se recomienda visitar al médico una vez al año.
Aplicación de vacunas
Adultez
Visitas una vez al año. El principal objetivo es detectar factores de riesgo de enfermedades crónico-degenerativas y aplicar oportunamente las medidas de prevención primaria o secundaria en caso de que ya haya manifestaciones de enfermedad. Las estadísticas de morbimortalidad son muy útiles porque permiten al personal de salud orientar la búsqueda en ese sentido considerando los factores de riesgo personales.
Aplicación de vacunas

Adultez mayor
Las personas que han cumplido 60 años ya se consideran adultos mayores. Debido al aumento en la esperanza de vida, cada vez son más las personas que alcanzan esta edad y merecen especial atención porque se ven limitados por el deterioro propio de la edad; sus huesos son más débiles porque no pueden depositar el calcio como lo hacen las personas más jóvenes y en consecuencia las fracturas son más frecuentes. También tienen deficiencias auditivas y visuales que los hacen más vulnerables. Sus movimientos son más torpes y no pueden guardar el equilibrio como los jóvenes, por lo que las caídas son más frecuentes en esta etapa. Éstas son algunas consideraciones básicas a tomar en cuenta en las visitas médicas.
Aplicación de vacunas
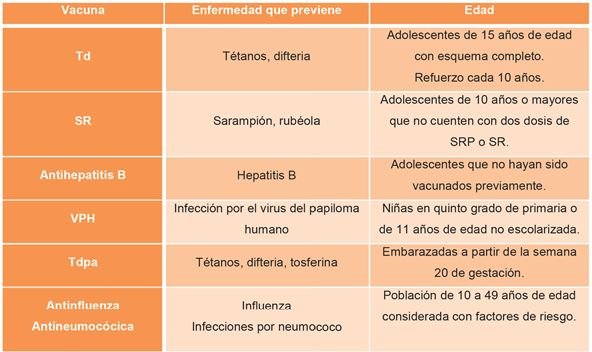
En cuanto a la vacunación, habría que vigilar las enfermedades referidas en la siguiente tabla.

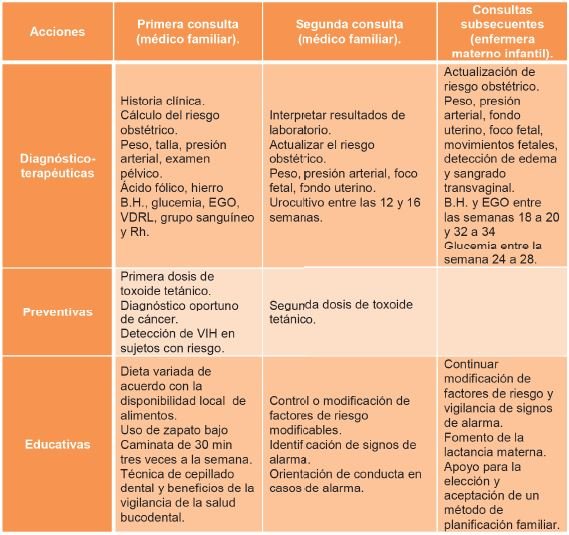
Control médico durante el embarazo
Durante el embarazo las visitas médicas periódicas cobran especial importancia. Existen patologías propias del embarazo que son bastante frecuentes y que pueden detectarse antes de que pongan en riesgo la salud de la madre y del hijo.
La OMS considera como embarazo sano aquel en el que se han realizado al menos cinco consultas médicas durante la gestación. Si es posible, es mejor realizar una consulta cada mes durante los primeros siete meses, una cada 15 días durante el octavo mes y una semanal durante el noveno mes.
Son signos de alarma, que ameritan consulta de urgencia, sangrado vaginal, dolor abdominal intenso y continuo, edema considerable, fiebre, dolor de cabeza muy intenso, alteraciones de la visión.

Fuente: Secretaría de Educación Pública. (2015). Ciencias de la Salud II. Ciudad de México.